¿Qué es un linfoma?
El doctor Jesús Alcaraz, hematólogo del Hospital Quirónsalud Murcia, aclara todas las dudas acerca de esta patología cuya tasa de supervivencia para el linfoma de Hodgkin alcanza el 90%
El doctor Jesús Alcaraz, hematólogo del Hospital Quirónsalud Murcia, aclara todas las dudas acerca de esta patología cuya tasa de supervivencia para el linfoma de Hodgkin alcanza el 90%
El linfoma es un tipo de cáncer del sistema linfático, que forma parte de la red del organismo que se encarga de combatir los gérmenes, y comprende los ganglios linfáticos (glándulas linfáticas), el bazo, el timo y la médula ósea. El linfoma puede afectar todas esas zonas, así como otros órganos del cuerpo.
Se considera al linfoma un tipo de tumor sólido, al igual que otros como pueden ser el del pulmón, hígado o próstata. Cuando el linfoma progresa y afecta a la médula ósea, se considera que se ha leucemizado, transformándose en un tumor líquido.
El doctor Jesús Alcaraz, hematólogo del Hospital Quirónsalud Murcia, responde a todas las dudas acerca de los síntomas, diagnóstico y tratamiento del linfoma:

El doctor Jesús Alcaraz, hematólogo del Hospital Quirónsalud Murcia
¿Cuántos tipos de linfomas existen?
Existen dos tipos principales de linfoma: el linfoma de Hodgkin y el linfoma no Hodgkin. El linfoma de Hodgkin, también conocido como enfermedad de Hodgkin, es mucho menos común que el linfoma no Hodgkin.
Los linfomas difieren en la forma de comportamiento, la propagación y la respuesta al tratamiento. El tipo de linfoma se determina examinando algunas de las células cancerosas bajo un microscopio, Cuando está presente una célula anormal llamada célula de Reed-Sternberg, se clasifica como linfoma de Hodgkin. Cuando no está presente, el cáncer se clasifica como linfoma no Hodgkin.
Síntomas del linfoma
- Agrandamiento de los ganglios linfáticos en el cuello, las axilas o la ingle.
- Pérdida inexplicable de peso.
- Fiebre.
- Sudoración nocturna desmedida.
- Picazón generalizada.
- Fatiga.
- Pérdida del apetito.
- Tos o dificultad para respirar.
- Dolor en el abdomen, el pecho o los huesos.
- Abdomen hinchado.
- Sensación de estar lleno después de comer solamente una pequeña cantidad de alimentos.
¿Cómo se llega al diagnóstico del linfoma?
Su médico de cabecera comenzará por preguntarle acerca de su historia clínica y los síntomas, y le hará un examen físico. También puede ordenar una o más de las siguientes pruebas:
- Análisis de sangre: el número de glóbulos blancos, plaquetas y glóbulos rojos puede disminuir cuando el linfoma se desparrama en la médula ósea. Los resultados de los análisis de sangre ayudan a determinar cómo están funcionando el hígado y los riñones.
- Biopsia de los ganglios linfáticos: un procedimiento en el que se extirpa quirúrgicamente una parte o todo un ganglio linfático, para la observación bajo el microscopio en busca de la presencia de células del linfoma. En ocasiones, una biopsia por aguja podría ser suficiente para realizar un diagnóstico.
- Aspiración y biopsia de la médula ósea: un procedimiento quirúrgico en el que se inserta una aguja delgada y hueca en el hueso de la cadera con el fin de extraer una pequeña cantidad de médula ósea líquida para que pueda ser analizada bajo el microscopio. Por lo general, este procedimiento se realiza una vez que se ha diagnosticado el linfoma para ayudar a determinar si la enfermedad se ha propagado a la médula ósea.
- Punción lumbar: un examen mínimamente invasivo que consiste en la extracción de una pequeña cantidad de líquido cefalorraquídeo (el líquido que rodea el cerebro y la médula espinal) para analizarlo en la búsqueda de la presencia de células del linfoma. Esta prueba normalmente se realiza solamente en el caso de ciertos tipos de linfoma, o cuando el paciente tiene síntomas que sugieren que el linfoma podría haber llegado al cerebro.
- Radiografía del tórax: se hace una radiografía del tórax para buscar ganglios linfáticos agrandados.
- Tomografía computarizada del cuerpo: se utiliza para detectar ganglios linfáticos u órganos agrandados, y anomalías en el abdomen, la pelvis, el pecho, la cabeza y el cuello. En algunos casos, se puede utilizar una tomografía computarizada para guiar la aguja de biopsia en forma precisa hacia un área sospechosa, para así extraer una muestra de tejido y examinarla bajo el microscopio.
- Exploración por tomografía de emisión de positrones (PET): una exploración por PET, que utiliza una pequeña cantidad de material radiactivo, puede ayudar a comprobar si un ganglio linfático agrandado es canceroso, y detectar células cancerosas en todo el cuerpo que no se pueden ver con la TAC. Algunos pacientes con linfoma son sometidos a una exploración por PET luego del tratamiento, para determinar si el cáncer está respondiendo al tratamiento. La exploración por PET se combina con la tomografía computarizada o la resonancia magnética para proporcionar vistas altamente detalladas del cuerpo.
- Gammagrafía ósea: se inyecta dentro de una vena un isótopo radiactivo llamado tecnecio 99m, que viaja a las zonas dañadas del hueso. Este examen se realiza generalmente cuando el paciente tiene dolor de huesos o cuando otras pruebas indican que el linfoma ha viajado hasta los huesos.
- Ultrasonido abdominal: se puede utilizar para examinar los ganglios linfáticos agrandados, especialmente en el abdomen. El ultrasonido se utiliza también para tomar imágenes de los órganos abdominales y los riñones, que pueden verse afectados por los ganglios linfáticos agrandados.
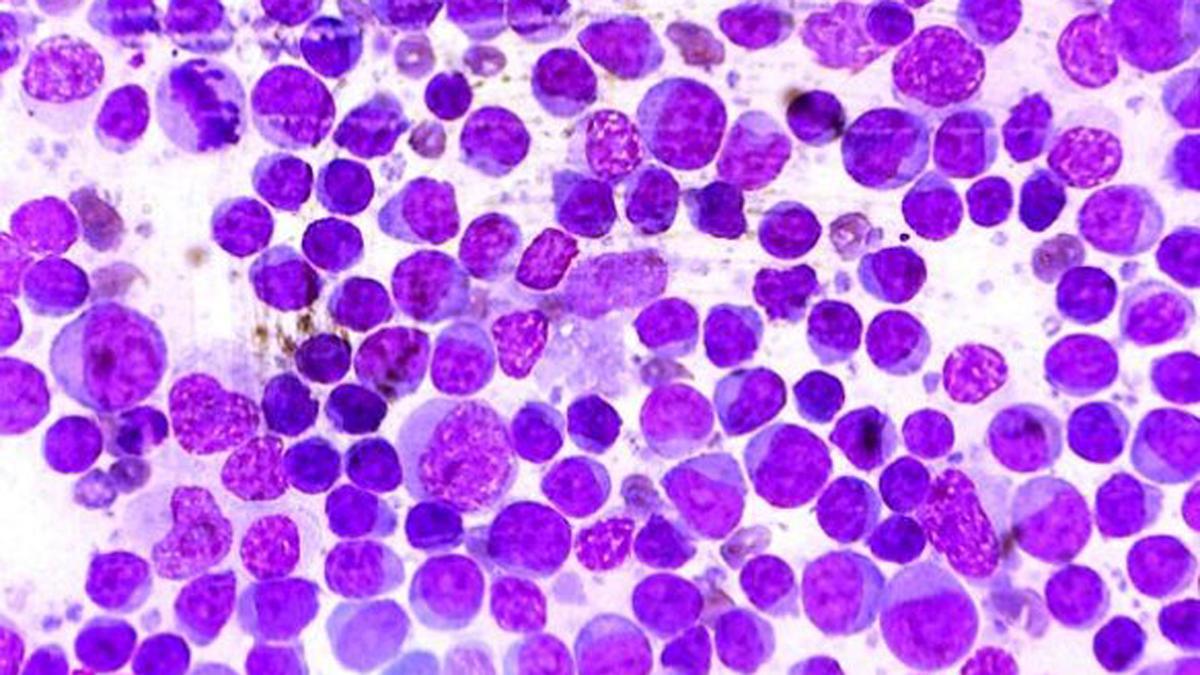
Los linfomas difieren en la forma de comportamiento, la propagación y la respuesta al tratamiento.
¿El linfoma es hereditario?
Algunas personas heredan mutaciones del ADN de uno de sus padres que aumentan su riesgo para algunos tipos de cáncer. Tener antecedentes familiares de linfoma (linfoma de Hodgkin, linfoma no Hodgkin) parece aumentar su riesgo de linfoma. Generalmente, los cambios genéticos relacionados con el linfoma no Hodgkin son adquiridos durante la vida y no heredados.
Los científicos están aprendiendo mucho sobre los cambios exactos en los genes que se relacionan con los diferentes tipos de linfoma no Hodgkin. Esta información se está utilizando para diseñar pruebas más exactas para detectar y clasificar ciertos tipos de linfoma. Se espera que muy pronto estos descubrimientos también se puedan usar en la creación de nuevos tratamientos.
¿Existen factores de riesgo que predispongan a la aparición de un linfoma?
Los investigadores han detectado varios factores de riesgo que pueden afectar la probabilidad de que una persona padezca de linfoma. Existen muchos tipos de linfoma, y algunos de estos factores se han asociado sólo con ciertos tipos:
- Edad: el envejecimiento es un fuerte factor de riesgo para padecer linfoma de Hodgkin y linfoma no Hodgkin, con la mayoría de los casos ocurriendo en personas de entre los 60 y 69 años de edad, o mayores. Sin embargo, algunos tipos de linfoma son más comunes en personas más jóvenes.
- Incidencia según sexo: el riesgo de linfoma tanto de Hodgkin como no Hodgkin es mayor en los hombres que en las mujeres, aunque existen ciertos tipos de linfoma no Hodgkin que son más comunes en las mujeres. Se desconocen las razones de este hecho.
- Raza, grupo étnico y geografía: en los Estados Unidos, las personas de raza blanca tienen más probabilidades de padecer linfoma no Hodgkin en comparación con las personas de raza negra o de raza oriental.
- En el mundo, el linfoma no Hodgkin es más común en países desarrollados, siendo Estados Unidos y Europa las áreas geográficas con algunas de las tasas más altas. Algunos tipos de linfoma están vinculados a ciertas infecciones que son más comunes en algunas partes del mundo.
- Historial familiar: tener un pariente de primer grado (padre, madre, hijo[a], hermano[a]) con linfoma tanto de Hodgkin como no Hodgkin aumenta el riesgo de padecerlo.
- Exposición a ciertos productos químicos y medicamentos: Algunos estudios han indicado que ciertos químicos, como el benceno y ciertos herbicidas e insecticidas (sustancias utilizadas para eliminar hierbas e insectos), pueden estar asociados con un mayor riesgo de linfoma no Hodgkin.
- Es posible que algunos medicamentos de quimioterapia utilizados para tratar otros cánceres puedan aumentar el riesgo de linfoma no Hodgkin muchos años después. Por ejemplo, los pacientes que han recibido tratamiento contra linfoma de Hodgkin tienen un mayor riesgo de padecer posteriormente linfoma no Hodgkin. Sin embargo, no está totalmente claro si esto está relacionado con la enfermedad en sí o si es un efecto del tratamiento.
- Algunos estudios han sugerido que ciertos medicamentos utilizados para tratar la artritis reumatoide podrían aumentar el riesgo de linfoma no Hodgkin. Determinar si estos medicamentos aumentan el riesgo se complica por el hecho de que las personas con artritis reumatoide, la cual es una enfermedad autoinmune, ya tienen un mayor riesgo de linfoma no Hodgkin.
- Exposición a la radiación: Los estudios de sobrevivientes de las bombas atómicas y de los accidentes de reactores nucleares muestran que tienen un mayor riesgo de varios tipos de cáncer, incluyendo linfoma no Hodgkin, leucemia y cáncer de tiroides.
- Los pacientes que hayan recibido radioterapia contra algunos otros cánceres, tal como linfoma de Hodgkin, tienen un riesgo ligeramente mayor de padecer linfoma no Hodgkin en etapas posteriores de sus vidas. Este riesgo es mayor en los pacientes que reciben tanto radioterapia como quimioterapia.
- Un sistema inmunitario debilitado: Las personas con deficiencias en los sistemas inmunitarios tienen un mayor riesgo de linfoma no Hodgkin. Por ejemplo, quienes reciben trasplantes de órganos son tratadas con medicamentos que suprimen sus sistemas inmunitarios para prevenir que ataquen el nuevo órgano. Estas personas tienen un mayor riesgo de padecer linfoma no Hodgkin.
- El virus de la inmunodeficiencia humana (VIH) puede debilitar el sistema inmunitario, y las personas infectadas con el VIH tienen un mayor riesgo de linfoma no Hodgkin.
- En algunos síndromes genéticos (hereditarios), los niños nacen con un sistema inmunitario deficiente. Junto con un mayor riesgo de infecciones graves, estos niños también tienen un mayor riesgo de padecer linfoma no Hodgkin.
- Enfermedades autoinmunes: Algunas enfermedades autoinmunes, como la artritis reumatoide, lupus o enfermedad celiaca, entre otras, están relacionadas con un mayor riesgo de linfoma no Hodgkin.
- En las enfermedades autoinmunes, el sistema inmunitario identifica erróneamente a los propios tejidos del cuerpo como extraños, atacándolos como haría en el caso de un germen. Los linfocitos (las células de donde se originan los linfomas) son parte del sistema inmunitario del organismo. Un sistema inmunitario hiperactivo en enfermedades autoinmunes puede causar que los linfocitos crezcan y se dividan con más frecuencia de lo normal. Esto podría aumentar el riesgo de que se transformen en células de linfoma.
- Ciertas infecciones: Infecciones que directamente transforman a los linfocitos. Algunos virus pueden afectar directamente al ADN de los linfocitos, lo que ayuda a transformarlos en células cancerosas. La infección por el virus linfotrópico de células T humanas aumenta el riesgo de una persona de padecer ciertos tipos de linfoma de células T. Este virus se propaga por contacto sexual, por sangre contaminada, y se les puede transmitir a los niños a través de la leche materna de madres infectadas. La infección por el virus de Epstein-Barr se asocia con más frecuencia a linfomas en personas también infectadas con VIH, el virus que causa el SIDA. El EBV también se ha relacionado con el Linfoma de Hodgkin y algunos tipos de linfoma menos comunes. El virus herpes humano tipo 8 también puede infectar a los linfocitos, causando un tipo de linfoma poco común llamado linfoma de efusión primaria. Este linfoma se presenta con más frecuencia en pacientes que han sido infectados con VIH.
- Infecciones que debilitan el sistema inmunitario: La infección por el virus de la inmunodeficiencia humana (VIH), también conocido como el virus del SIDA, puede debilitar el sistema inmunitario. La infección por el VIH es un factor de riesgo para ciertos tipos de linfoma no Hodgkin, como linfoma primario del sistema nervioso central, linfoma de Burkitt y el linfoma difuso de células B grandes.
- Infecciones que causan estimulación inmune crónica: Algunas infecciones prolongadas pueden aumentar el riesgo de una persona de padecer linfoma al forzar al sistema inmunitario de una persona a estar constantemente activo. A medida que se producen más linfocitos para combatir la infección, existe una probabilidad mayor de que ocurran mutaciones en genes clave, lo que a la larga puede ocasionar un linfoma. Algunos de los linfomas relacionados con estas infecciones realmente mejoran cuando se trata la infección.
- Un tipo de bacteria, Helicobacter pylori , conocida por causar úlceras estomacales, también ha sido relacionado con linfomas de tejido linfático asociado a la mucosa del estómago.
- La chlamydophila psittaci es un tipo de bacteria que puede causar una infección pulmonar llamada psittacosis. Se ha vinculado al linfoma MALT en los tejidos que rodean el ojo.
- La infección por la bacteria Campylobacter jejuni ha sido asociada con un tipo de linfoma MALT denominado enfermedad inmunoproliferativa del intestino delgado.
- La infección a largo plazo con el virus de la hepatitis C parece ser un factor de riesgo para ciertos tipos de linfoma, como el linfoma esplénico de la zona marginal.
- Peso corporal: Algunos estudios han sugerido que el sobrepeso y la obesidad podrían aumentar su riesgo de linfoma no Hodgkin. Mantener en un peso saludable, estar físicamente activo y seguir un patrón de alimentación saludable que incluya muchas frutas, verduras y granos enteros (integrales), y limitar o evitar las carnes rojas y procesadas, las bebidas azucaradas y los alimentos altamente procesados tiene muchos beneficios a parte del posible efecto relacionado con el riesgo de linfoma.
- Implantes de seno: Aunque es poco común, algunas mujeres con implantes de seno podrían desarrollar linfoma en el tejido cicatricial que se forma alrededor del implante. La mayoría de estos casos consisten de un tipo no común de linfoma de células T denominado linfoma anaplásico de células grandes asociado a implante de seno, aunque también otros tipos de linfoma no Hodgkin han sido reportados.
¿Se puede curar el linfoma?
El linfoma es un cáncer altamente curable, especialmente el linfoma de Hodgkin, cuyo éxito en el tratamiento depende del conocimiento de la enfermedad, de reconocer síntomas y del diagnóstico oportuno.
La tasa de supervivencia relativa a 5 años es del 74 % y del 90% para el linfoma de Hodgkin. Esto dependerá en función de varios factores; entre ellos se incluyen el estadio y el subtipo del cáncer, la edad y el estado de salud general de la persona, y la eficacia del plan de tratamiento.

Imagen de archivo de una investigadora de un proyecto contra el linfoma / LEVANTE-EMV
¿Qué tratamientos se aplican a un paciente con linfoma?
Las opciones de tratamiento se basan en el tipo y estadio del linfoma, y la edad y salud general del paciente. Para algunos tipos de linfoma, si la enfermedad está avanzada pero es de crecimiento lento (indolente), una opción puede ser la de un enfoque basado en esperar y observar. Cuando se requiere un tratamiento para el linfoma, se pueden utilizar uno o más de los siguientes tratamientos:
- Quimioterapia: utilizada sola o en combinación con la radioterapia, es uno de los principales métodos de tratamiento para el linfoma. Involucra el uso de medicamentos destructores del cáncer que se administran por vía oral o por inyección.
- Radioterapia: utiliza radiación de alta energía para reducir el tamaño de los tumores y matar las células cancerosas. Los pacientes con linfoma pueden ser tratados con radioterapia de haz externo, en la que los haces de rayos X de alta energía son generados por una máquina externa al paciente y son dirigidos hacia el tumor y los ganglios linfáticos cancerosos. La radioterapia de haz externo se puede usar sola o en combinación con la quimioterapia.
- Terapia con anticuerpos monoclonales: involucra el uso de moléculas producidas en el laboratorio (llamadas anticuerpos monoclonales) que están diseñadas para reconocer y unirse a la superficie de las células cancerosas. Los anticuerpos monoclonales actúan en forma similar a los anticuerpos producidos naturalmente por el cuerpo, que atacan sustancias extrañas tales como las bacterias y los virus. Los anticuerpos monoclonales se pueden combinar con una droga quimioterapéutica o con un material radiactivo, permitiendo que el anticuerpo entregue en forma directa una dosis del agente anticancerígeno en las células cancerosas.
- Radioinmunoterapia: combina un anticuerpo monoclonal con un material radioactivo. Los anticuerpos monoclonales marcados radioactivamente se unen a las células cancerosas permitiendo la aplicación directa de una alta dosis de radiación en el tumor.
- Terapia biológica: involucra el uso de sustancias naturales o sustancias hechas en el laboratorio diseñadas para aumentar, dirigir o restaurar las defensas naturales del cuerpo contra el cáncer, o para interferir con caminos biológicos específicos dentro de las células del linfoma.
- Trasplante de células madre: la médula ósea enferma es reemplazada con las células madre sanas del propio paciente o con las células madre de un donante, para ayudar a producir una médula ósea nueva. Un trasplante de células madre puede ser una opción cuando el linfoma regresa después del tratamiento. Los pacientes sometidos a un trasplante de células madre podrían recibir primero radiación de haz externo en todo el cuerpo, junto con quimioterapia de alta dosis, para eliminar la mayor cantidad posible de células del linfoma del cuerpo.

Fachada del Hospital Quirónsalud Murcia / FACU BAEZ
Más sobre Quirónsalud Murcia
Dirección: Calle Miguel Hernández, 12, 30011 Murcia
Teléfono: 968365000
- El creador de 'El Hormiguero' confiesa que tiene cáncer: "Seis meses de vida
- Adiós a Kiko Hernánez: deja 'Ni que fuéramos' antes del cierre de temporada tras la bronca con María Patiño
- Toda España aplaude este cambio de nombre a la Región de Murcia: 'Región de...
- No es Maldivas, es Murcia: el misterioso lago de aguas cristalinas más grande de Europa que arrasa en redes
- Se ahoga en una balsa de riego de Murcia a la que se metió para refrescarse
- Este es el mote que usan los catalanes para atacar a los murcianos: muy pocos lo conocen
- Dos buceadores, al hospital por una mala descompresión al subir a la superficie en Cabo de Palos
- Miriam Fuertes: 'Cuando el vaso está medio vacío el murciano lo ve medio lleno
